Tetralogía de Fallot
Descargar PDFDefinición:
Cardiopatía congénita caracterizada por una comunicación interventricular (orificio entre ambos ventrículos) y grados variables de estenosis pulmonar (obstrucción al paso de sangre desde el ventrículo derecho hacia los pulmones). El término “tetralogía” hace referencia a los 4 elementos anatómicos inicialmente descriptos por Etienne-Louis Fallot en 1888, que son: la comunicación interventricular (CIV), la estenosis pulmonar, el cabalgamiento de la aorta sobre la CIV y la hipertrofia o engrosamiento del ventrículo derecho.
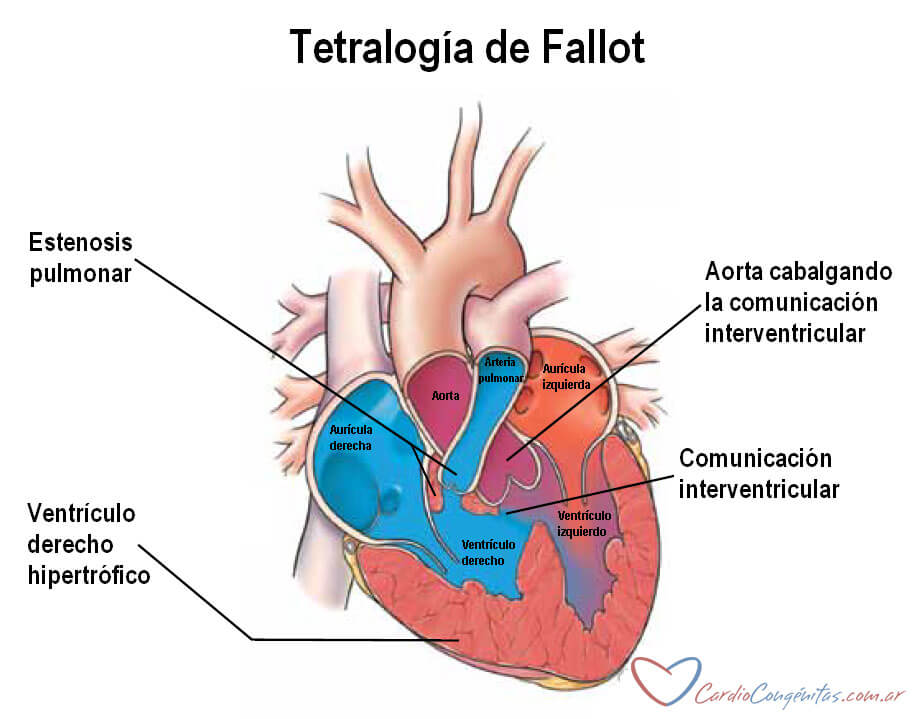
Presentación clínica:
La principal manifestación clínica es la cianosis (coloración azulada o morada de la piel, los labios y las mucosas) que habitualmente va empeorando con el correr del tiempo. A veces pueden presentarse crisis de cianosis, en las que por espasmo de la vía de salida del ventrículo derecho, la sangre encuentra bruscamente mayor resistencia para llegar a los pulmones, por lo que la oxigenación disminuye. El niño se pone muy cianótico, irritable y agitado, con sensación de falta de aire. En los casos más graves, por suerte infrecuentes, pueden producirse pérdida de conocimiento, convulsiones o accidentes cerebrovasculares con importante riesgo para la vida. Estas crisis tienen múltiples desencadenantes posibles, entre los que podemos nombrar la deshidratación, el llanto intenso y la fiebre. Los niños mayores suelen evitarlas agachándose en cuclillas (Ver Manifestaciones clínicas en Diagnóstico y tratamiento).
En la revisación médica se ausculta un soplo, dado por el paso turbulento de la sangre por la estrecha vía de salida del ventrículo derecho.
Si la cardiopatía lleva mucho tiempo sin corrección comienzan a aparecer los signos de cianosis crónica, entre los que se destacan los dedos con forma de palillo de tambor.
Diagnóstico:
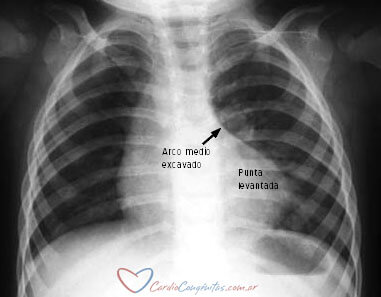
El diagnóstico se sospecha ante un paciente con cianosis en las primeras semanas de vida. El electrocardiograma y la radiografía de tórax son orientativos. Esta última suele mostrar la típica silueta de “corazón en zueco”, con punta levantada y una concavidad en parte media del lado izquierdo de la silueta cardíaca. El flujo de sangre en los pulmones habitualmente está disminuido, por lo que se ven más negros de lo normal.
El ecocardiograma establece el diagnóstico con certeza. Se debe definir el tamaño y la posición de la comunicación interventricular, la severidad de la obstrucción del ventrículo derecho, el tamaño del anillo de la válvula pulmonar y de las arterias pulmonares, la anatomía de las arterias coronarias, la presencia o no de ductus arterioso permeable, y descartar patologías asociadas (Ver Diagnóstico en Diagnóstico y tratamiento).
El cateterismo está indicado en algunos casos puntuales en los que el ecocardiograma no define completamente la anatomía. Es una gran ayuda para establecer la estrategia diagnóstica y terapéutica en los casos con anatomía desfavorable o patologías asociadas (Ver Hemodinamia en Diagnóstico y tratamiento).
Otros estudios tales como la Resonancia Magnética Nuclear cardíaca son útiles por ejemplo para la evaluación de la función de la válvula pulmonar en el período postoperatorio.
Tratamiento:
El único tratamiento que corrige la enfermedad es la cirugía. Las crisis representan una situación de riesgo y deben ser adecuadamente tratadas si no ha sido posible prevenirlas. Una vez comenzada la crisis, la primera medida importante es mantener la calma y tranquilizar al niño. Esto es vital, ya que el llanto y la irritabilidad contribuyen mucho al espasmo del ventrículo derecho. Coloque al niño con las piernas flexionadas sobre su propio abdomen, es decir, con sus propias rodillas sobre el pecho. Esta presión obliga a la sangre a vencer la obstrucción e ir a los pulmones a oxigenarse. Mientras tanto debe buscarse atención médica rápidamente. Una vez en el hospital, se tratará la crisis de acuerdo a la gravedad de la misma. Si el niño sigue irritable, se lo sedará. Si tiene fiebre, se intentará bajarle la temperatura. Se le colocará oxígeno a través de una mascarilla. Si la crisis continúa, se le colocará una vía venosa y se le administrará líquido. Habitualmente es suficiente con las medidas mencionadas. Una vez superada la crisis, se otorgará el alta. En general se indica una medicación llamada propanolol para evitar que estas crisis se repitan. Deberá coordinarse una nueva entrevista con el cardiólogo y el cirujano para evaluar la posibilidad de adelantar la cirugía.
Hace algunos años el tratamiento habitual constaba de dos cirugías. La primera era una cirugía paliativa llamada anastomosis sistémico-pulmonar que consistía en la colocación de un pequeño tubo que conectaba la arteria subclavia (rama de la aorta) con una de las ramas de la arteria pulmonar.
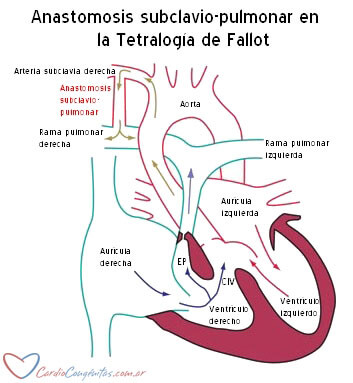
De esta manera se salteaba la obstrucción en la salida del ventrículo derecho y se aportaba más flujo de sangre a los pulmones, mejorando la oxigenación. Cuando el paciente crecía y ganaba más peso se le realizaba la cirugía correctora, que en general se demoraba hasta los 2 años. Actualmente se hace la cirugía correctora sin la paliativa previa, excepto en situaciones muy particulares. La edad ideal para la corrección es entre los 3 meses y el año de vida, preferentemente cerca de los 6 meses. Pero si el paciente se encuentra grave o muy sintomático, con crisis de cianosis recurrentes antes de esa edad, puede operárselo precozmente.
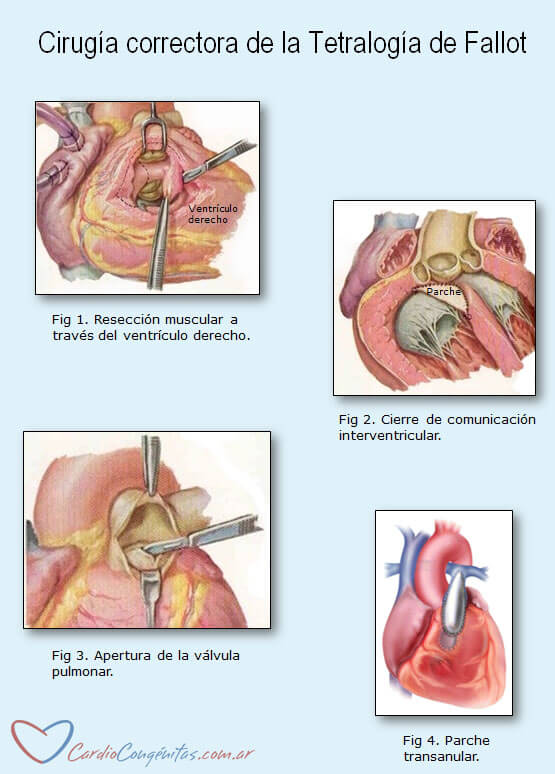
La cirugía consiste en cerrar la comunicación interventricular y liberar la salida del ventrículo derecho. Se debe conectar el corazón a la bomba de circulación extracorpórea para poder vaciarlo y corregir la patología (Ver Cirugía en Diagnóstico y tratamiento). El cierre de la comunicación interventricular se realiza con un parche de politetrafluoretileno. La desobstrucción del ventrículo derecho se realiza seccionando y resecando el exceso de músculo de la vía de salida. A veces, la válvula pulmonar está fusionada y presenta escaso movimiento, por lo que es necesario abrirla. Tanto el cierre del orificio como la desobstrucción pueden hacerse entrando al corazón por la aurícula derecha o por el ventrículo derecho. Existe también el acceso por vía combinada a través de la aurícula y la arteria pulmonar. Si el anillo de la válvula pulmonar es pequeño, no será suficiente con la resección muscular y la apertura, sino que habrá que cortarlo y ampliar con un parche.
De acuerdo a la severidad de la patología, el postoperatorio será más o menos complicado. Los niños pequeños permanecen habitualmente un mínimo de 3-5 días en la Terapia Intensiva. Algunos pueden cursar un postoperatorio difícil, debido a la presencia de arritmias (sobre todo bloqueo aurículoventricular o taquicardia nodal) o por la falla del ventrículo derecho (Ver Postoperatorio en Diagnóstico y tratamiento).
Pronóstico:
El pronóstico dependerá en general de las características anatómicas. Los pacientes con escasa obstrucción antes de la cirugía y sin malformaciones asociadas tendrán una excelente calidad de vida, pudiendo realizar normalmente cualquier tarea habitual y sin necesidad de tener que ser operados nuevamente .
En aquellos casos en los que el anillo de la válvula pulmonar es chico y es necesario colocar un parche transanular, la válvula pierde la función de contener el retorno de sangre desde la arteria pulmonar hacia el ventrículo derecho. Este reflujo se denominainsuficiencia pulmonar. El ventrículo se irá dilatando poco a poco, ya que siempre trabajará sobrecargado de sangre. Con el correr de los años, su función se verá afectada. En tales casos es necesario corregir este problema con una nueva cirugía, en la que se coloca una válvula que cumpla nuevamente la función perdida.