Sindrome de corazón izquierdo hiplásico
Descargar PDFDefinición:
Esta enfermedad se caracteriza por un menor desarrollo (hipoplasia) de las estructuras que conforman el lado izquierdo del corazón, que incluyen la aurícula izquierda, la válvula mitral, el ventrículo izquierdo, la válvula aórtica y la aorta ascendente (Ver Anatomía cardíaca en Corazón normal).
Tanto el ventrículo izquierdo como la aorta ascendente son diminutos, y las válvulas aórtica y mitral pueden presentar una de las dos siguientes patologías: atresia o estenosis. Atresia significa ausencia de desarrollo y estenosis significa estrechez. De la combinación de estas lesiones surgen 4 tipos de hipoplasia de cavidades izquierdas:
- Atresia aórtica con estenosis mitral: es una de las variedades más frecuentes. Poca sangre pasa a través de la mitral. La válvula aórtica no se ha desarrollado.
- Atresia aórtica con atresia mitral: es otra de las más comunes. Tanto la válvula mitral como la aórtica no se han desarrollado, por lo que no existe pasaje de sangre a través de ellas.
- Estenosis aórtica con estenosis mitral: pasa poca sangre a través de ambas válvulas.
- Estenosis aórtica con atresia mitral: sólo la válvula aórtica está permeable.
Es imprescindible la presencia de una comunicación interauricular (CIA) y de un ductus arterioso permeable. Sin ellos la vida no es posible.
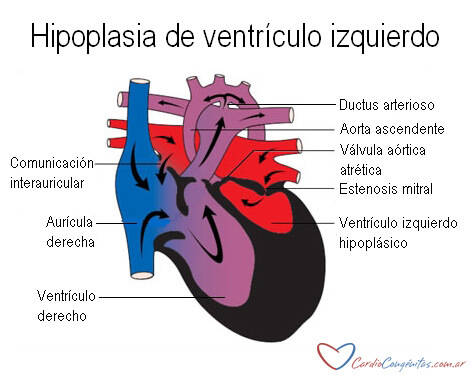
Veamos el circuito que sigue la sangre en esta malformación. La sangre oxigenada proveniente del pulmón, al llegar a la aurícula izquierda y encontrar una válvula mitral atrética o estenótica a través de la cual no puede pasar, se desviará hacia la aurícula derecha a través de la comunicación interauricular. Allí se mezclará con la sangre desoxigenada que viene de las venas cavas y pasará al ventrículo derecho. Este ventrículo la enviará a la arteria pulmonar. Al estar el ductus abierto, la sangre puede pasar a la aorta y desde aquí distribuirse por el cuerpo (incluyendo el flujo retrógrado de sangre hacia la aorta ascendente para nutrir a las arterias coronarias).
Pueden coexistir malformaciones asociadas, entre las que podemos mencionar la coartación aórtica, la interrupción del arco aórtico, la anomalía total del retorno venoso pulmonar y la comunicación interventricular.
Presentación clínica:
Al nacer, en general el niño se encuentra bien. Sin embargo, pocos días después del nacimiento ocurre el cierre normal espontáneo del ductus arterioso. Como dijimos, el ductus es imprescindible para la vida, al igual que la comunicación interauricular. Al cerrarse el ductus, la aorta y por lo tanto los órganos del cuerpo se quedan sin sangre. Sobreviene entonces un shock circulatorio seguido de muerte.
Existirá también un exceso de flujo de sangre hacia los pulmones (hiperflujo pulmonar), ya que toda la sangre que sale del corazón se junta en la arteria pulmonar y desde allí se distribuye tanto a los pulmones como a la aorta y sus ramas. El bebé estará entonces muy agitado, con severa dificultad respiratoria, le costará mucho alimentarse, sus pulsos serán débiles y si no recibe atención médica de urgencia su vida corre mucho riesgo (Ver Manifestaciones clínicas en Diagnóstico y tratamiento).
Diagnóstico:
El diagnóstico se sospecha ante un bebé de escasos días de vida con severa descompensación. La radiografía de tórax muestra cardiomegalia (agrandamiento cardíaco) y exceso de flujo pulmonar.
El método de elección para el diagnóstico es el ecocardiograma. Se puede observar un gran ventrículo derecho, un ventrículo izquierdo diminuto o ausente, la comunicación interauricular y el ductus arterioso persistente. Este estudio puede definir la anatomía de las válvulas aórtica y mitral, y determinar si son estenóticas o atréticas. También mide adecuadamente el diámetro de la aorta ascendente, que siempre es de pequeño tamaño (Ver Diagnóstico en Diagnóstico y tratamiento).
Tratamiento:
El diagnóstico prenatal y el inicio precoz del tratamiento para estabilizar al paciente disminuyen la mortalidad inicial. El manejo preoperatorio es fundamental, y está orientado a preservar la función de todos los órganos, incluyendo el corazón. Uno de los aspectos más importantes es mantener el ductus abierto, ya que la vida del niño depende de eso. Esto se logra administrando prostaglandinas por vía endovenosa. Además suele ser necesario conectar al paciente a un respirador y mejorar la contractilidad del corazón mediante el uso de drogas inotrópicas. En algunos casos, la comunicación interauricular es muy pequeña, y la aurícula izquierda no puede vaciarse fácilmente de la sangre oxigenada que viene de los pulmones para enviarla a través del ventrículo derecho y el ductus a la aorta. Esta situación compromete seriamente la vida del paciente, por lo que puede ser necesario llevarlo a la sala de Hemodinamia y ampliar la comunicación interauricular con un balón, procedimiento llamado septostomía de Rashkind (Ver Hemodinamia en Diagnóstico y tratamiento). Una vez compensado el paciente y confirmado el diagnóstico, se debe realizar la cirugía durante los primeros días de vida.
El objetivo de esta cirugía es dejar el único ventrículo que tiene el niño (el derecho) conectado a la aorta reconstruida y ampliada (Ver Cirugía en Diagnóstico y tratamiento). El procedimiento se denomina cirugía de Norwood. Se debe inicialmente separar las ramas pulmonares del tronco de la arteria pulmonar y del ductus arterioso. Las ramas quedan de esta manera aisladas. Se abren luego la diminuta aorta ascendente y el arco transverso. Se sutura la raíz de la aorta ascendente a la raíz de la arteria pulmonar, y se reconstruye la aorta con un parche. De esta manera, el ventrículo derecho queda conectado a la aorta (ampliada con el parche) a través de la válvula pulmonar. Es importante dejar una gran comunicación entre ambas aurículas de manera que la sangre que llega por las venas pulmonares pueda pasar sin dificultad hacia la aurícula derecha y continuar su camino hacia el ventrículo derecho y la aorta reconstruida. Una vez reparado el arco aórtico se debe proveer a las ramas pulmonares de una fuente de flujo sanguíneo. Esto se logra de una de dos maneras. La primera es conectando con un pequeño tubo la arteria subclavia a una de las ramas de la pulmonar (anastomosis subclavio-pulmonar), lo que constituye la versión clásica de la cirugía de Norwood. La segunda forma es conectando con un pequeño tubo el ventrículo derecho a la arteria pulmonar, la llamada versión modificada de la cirugía de Norwood, o cirugía de Norwood-Sano.
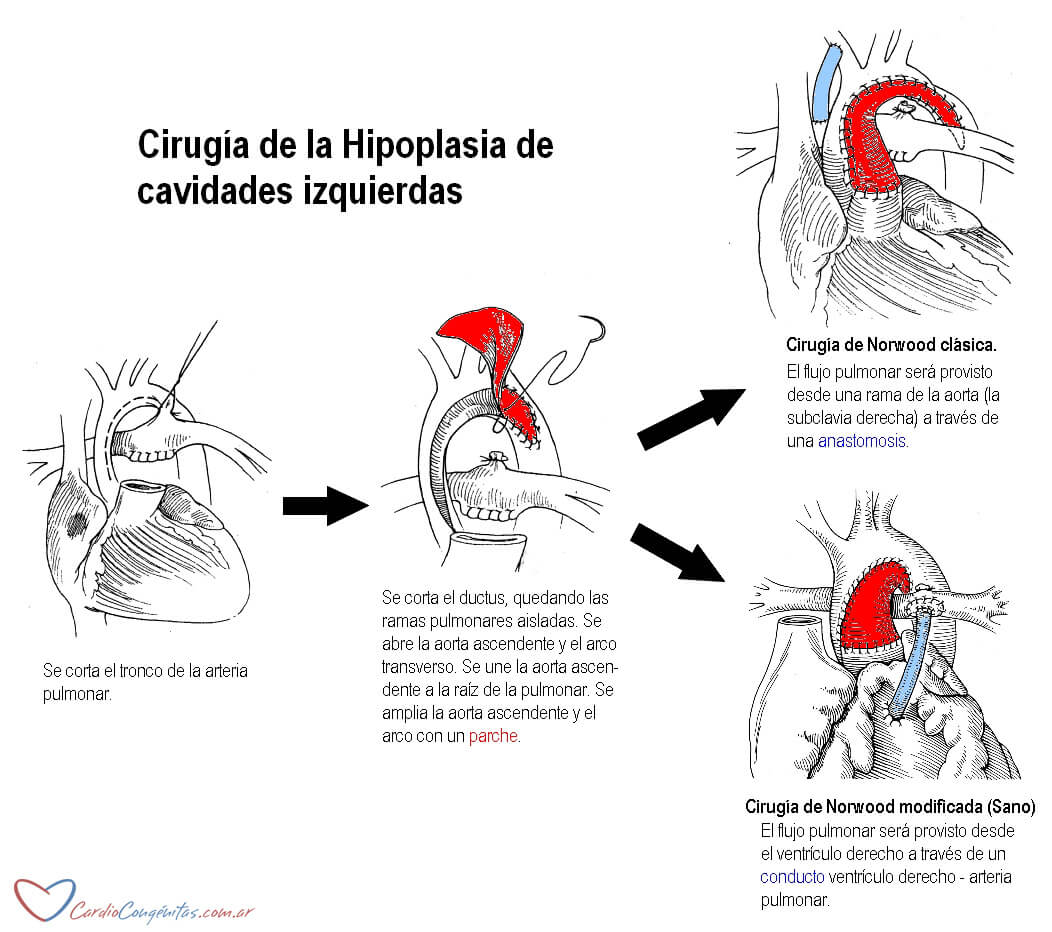
Tanto la cirugía como la etapa postoperatoria son complejas y presentan mortalidad elevada. La estadía en la terapia intensiva suele ser prolongada, al igual que la internación (Ver Postoperatorio en Diagnóstico y tratamiento).
Esta cirugía es la primera de las 3 que deben realizarse como tratamiento completo de la enfermedad. Las restantes 2 operaciones son las mismas que se realizan en el tratamiento de todos los tipos de ventrículo único, de los cuales la hipoplasia de cavidades izquierdas es uno. El objetivo de éstas es dirigir el flujo de sangre que viene de las venas cavas (trayendo sangre desoxigenada) directamente hacia los pulmones. De esta manera, como el paciente tiene un solo ventrículo, éste queda reservado para bombear la sangre oxigenada a la aorta, mientras que la sangre desoxigenada fluye en forma pasiva desde las cavas hacia los pulmones. Derivar el retorno de estas venas debe hacerse en 2 etapas. La primera de ellas se denomina cirugía de Glenn, y en general se realiza entre los 3 y los 6 meses de vida. Consiste en conectar la vena cava superior directamente a la rama pulmonar derecha. Obviamente se deberá suprimir la fuente de flujo pulmonar que se colocó durante la cirugía de Norwood. Luego del Glenn, la sangre de la cabeza y los brazos se dirigirá entonces directamente a los pulmones. La segunda etapa consiste en conectar la vena cava inferior a la arteria pulmonar, de manera de que toda la sangre desoxigenada vaya al pulmón sin pasar por el corazón. Como ambas estructuras están lejos una de la otra, se debe interponer un tubo de un material protésico llamado politetrafluoretileno (similar al teflón). Este procedimiento se denomina cirugía de Fontan-Kreutzer o by-pass total de ventrículo venoso o tubo extracardíaco, y se puede realizar entre el año y medio y los 5 años, dependiendo de múltiples factores.
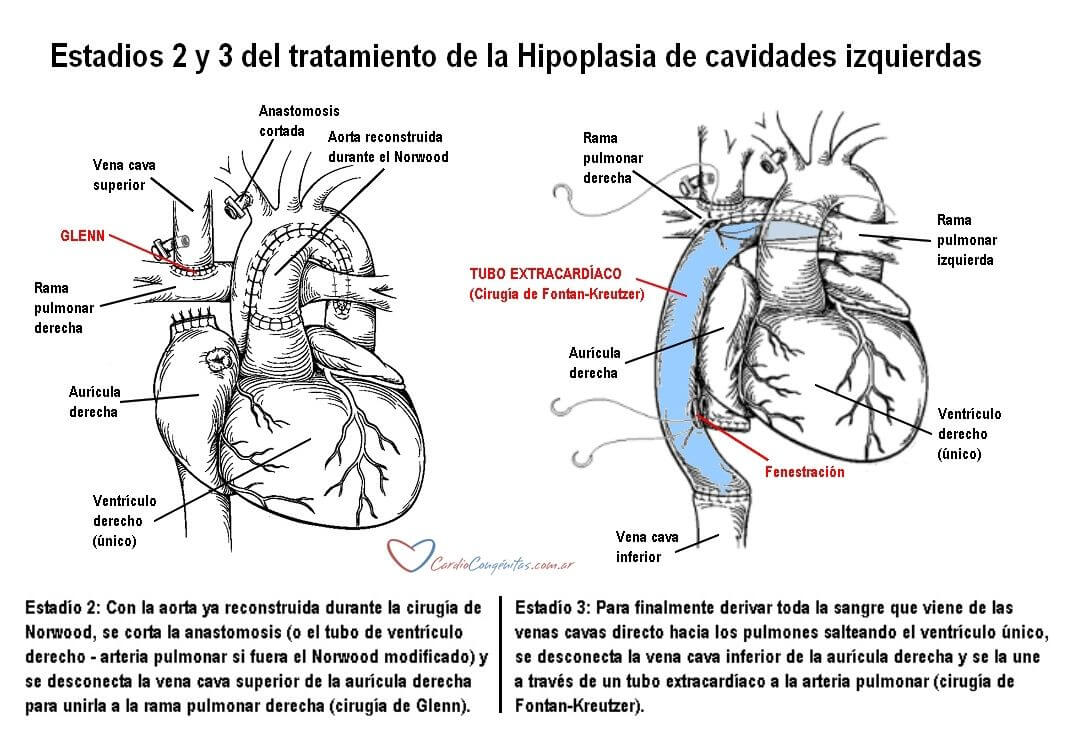
Estas cirugías se detallan en el capítulo de ventrículo único (Ver Ventrículo único en Cardiopatías congénitas).
Es importante resaltar que en algunos casos de mala anatomía o severo deterioro prequirúrgico puede ofrecérsele a la familia algún tratamiento alternativo. Uno de ellos es el trasplante cardíaco, de resultados poco favorables. Por último, en situaciones extremas la opción de no tomar ninguna conducta activa (tratamiento “compasivo”) debe ser considerada. La familia será quién deberá decidir.
Pronóstico:
El pronóstico general de esta enfermedad no es bueno. En los mejores y más experimentados centros del mundo, aproximadamente el 75% de los pacientes con esta enfermedad sobrevive a las 3 cirugías. Sin embargo, en centros de menor experiencia la mortalidad de la cirugía de Norwood puede alcanzar hasta el 60%. En una de las mayores series publicadas, con pacientes provenientes de varios hospitales, la sobrevida al mes del Norwood fue del 72%, a los 12 meses del 60% y a los 5 años del 54%. Los pacientes de bajo peso al nacer, de mayor edad al momento del Norwood, con aortas ascendentes más pequeñas y con cirugías más prolongadas presentan mayor riesgo.
La mortalidad entre cirugías continúa siendo un problema. Es por eso necesario un control clínico estricto y cercano del paciente en estas etapas .